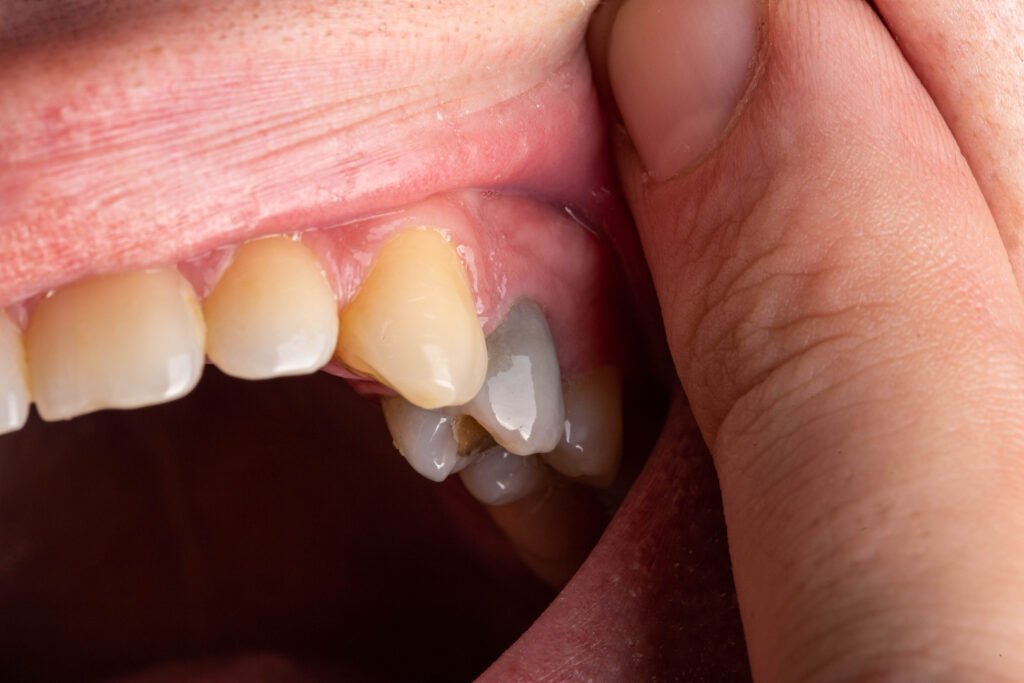
Martwy ząb to ząb, w którym doszło do obumarcia miazgi – procesu polegającego na przekształceniu żywej miazgi w martwą. Ząb przestaje reagować na bodźce (np. zmiany temperatury), co pozwala stomatologowi ocenić, czy wymaga pilnej interwencji. W niektórych przypadkach już na wczesnym etapie uszkodzenia zaczyna zmieniać kolor (np. na szarawy lub żółtawy), co bywa pierwszym sygnałem rozwoju powikłań.
Objawy martwicy miazgi obejmują ból, stan zapalny dziąseł oraz wyraźną zmianę barwy zęba. Z czasem dochodzi do powstawania martwych mas tkanek, co może prowadzić do komplikacji w obrębie jamy ustnej.
Co to jest martwy ząb?
Z punktu widzenia stomatologii, martwy ząb to taki, który nie reaguje na bodźce termiczne czy elektryczne. Potocznie nazywa się go „martwym zębem” z uwagi na fakt, że utracił żywotność miazgi. Jeśli zauważymy brak reakcji zęba na bodźce oraz zmianę jego koloru, konieczna jest dokładna diagnostyka, która obejmuje m.in. wykluczenie urazów mechanicznych, procesów zapalnych w tkankach oraz ocenia wpływ czynników zewnętrznych.
Nieleczona martwica miazgi bywa przyczyną poważnych konsekwencji zdrowotnych. Dlatego tak istotne jest szybkie wdrożenie leczenia endodontycznego, które pozwala zahamować dalsze powikłania i zachować możliwie najwięcej zdrowych tkanek.
Warto również zwrócić uwagę na czynniki ryzyka, takie jak palenie papierosów, które sprzyjają rozwojowi stanów zapalnych oraz obumieraniu miazgi. Dodatkowo regularne badania radiologiczne (RTG) pomagają we wczesnym wykrywaniu nieprawidłowości, zwiększając szanse na uratowanie zęba.
W codziennej praktyce warto ograniczyć używki (w tym papierosy), które przyspieszają stany zapalne i utrudniają gojenie tkanek, ponieważ długotrwała ekspozycja na szkodliwe substancje może prowadzić do rozwoju zgorzeli miazgi oraz nasilających się stanów zapalnych. Ponadto kluczową rolę odgrywają kontrolne wizyty u stomatologa, pozwalające na szybkie wdrożenie odpowiednich procedur leczniczych. W razie potrzeby włączane są też konsultacje z innymi specjalistami, np. z zakresu chirurgii twarzowo-szczękowej, aby zapewnić pacjentowi kompleksowe podejście do zdrowia jamy ustnej.
Objawy martwego zęba
Do najważniejszych objawów martwego zęba należą:
- Brak reakcji zęba na bodźce (ciepło, zimno, dotyk),
- Zmiana koloru (szarawy, żółtawy, a nawet czarny odcień),
- Stan zapalny dziąseł lub tkanek otaczających ząb,
- Nieprzyjemny zapach z ust wynikający z rozkładu martwej miazgi,
- Brak reakcji podczas ucisku.
Niekiedy pojawiają się też niewielkie guzki lub ropnie. Jeśli dodatkowo występują urazy mechaniczne, problem może się nasilić.
Ciemnienie zęba
Ciemnienie to szczególnie zauważalny sygnał, że ząb może być martwy. Rozkład (tzw. martwica miazgi) oraz produkty przemiany materii nadają mu szarawy lub brązowy kolor, a martwy ząb często zmienia kolor w widoczny sposób. Aby uniknąć rozwoju zgorzeli miazgi, niezbędne jest kompleksowe leczenie endodontyczne. Samo wybielanie martwego zęba przywraca estetykę, ale bez specjalistycznej terapii (np. leczenia kanałowego) efekt jest zazwyczaj krótkotrwały.
Ból przy ucisku
Mimo że ząb jest martwy (efekt tzw. martwicy miazgi), otaczające go tkanki mogą nadal generować ból przy nacisku. Brak reakcji na zmiany temperatury wyraźnie odróżnia ząb martwy od żywego, jednak stan zapalny dziąseł i kości w jego otoczeniu często prowadzi do dyskomfortu i dolegliwości bólowych. Dłuższe zaniedbanie zwiększa ryzyko rozwoju zgorzeli miazgi, dlatego oferujemy kompleksowe leczenie, które obejmuje m.in. dokładną diagnostykę i ewentualne leczenie kanałowe.
Obrzęk dziąseł
Obrzęk wokół martwego zęba nierzadko wskazuje na infekcję. Martwica miazgi w zestawieniu z urazami mechanicznymi może potęgować obrzęki i ból. W przypadku zaawansowanego zapalenia, niekiedy konieczne staje się leczenie kanałowe lub ekstrakcję, gdyż zakażone tkanki szybko rozszerzają stan zapalny w obrębie jamy ustnej. Regularne wizyty kontrolne u dentysty pozwalają na wczesną interwencję i zapobiegają rozprzestrzenianiu się zakażenia na sąsiednie zęby.
Przyczyny martwienia zęba
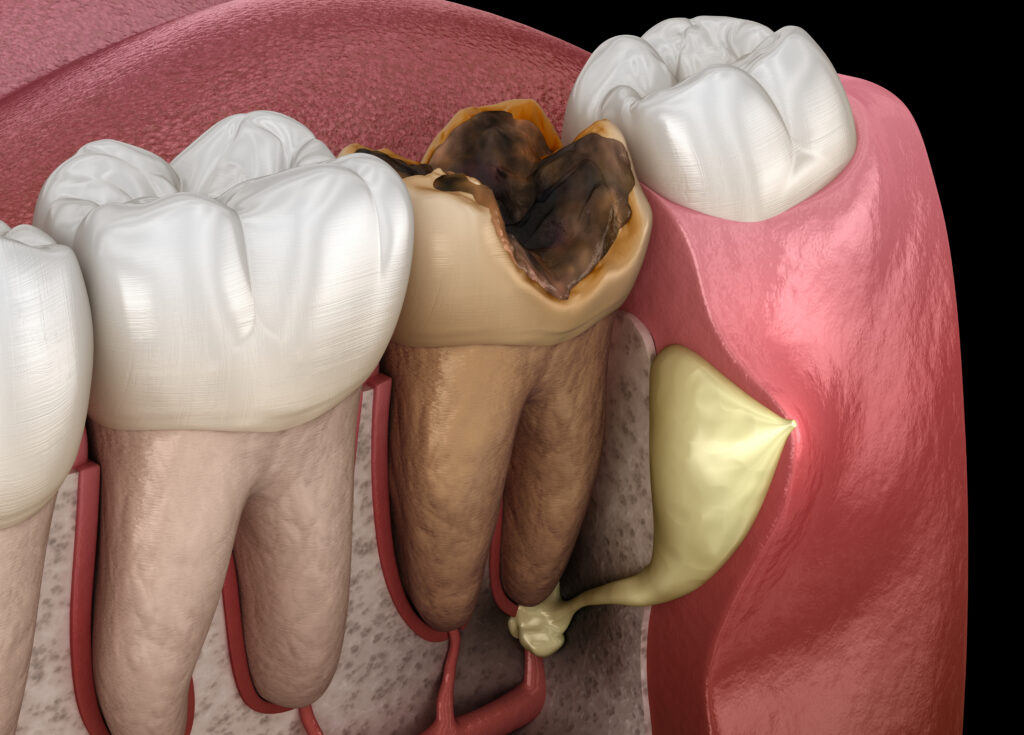
Najczęstszym powodem obumarcia miazgi jest próchnica. Jej rozwój, zwłaszcza brak reakcji na pierwsze dolegliwości (ból, nadwrażliwość), nierzadko przyspiesza postęp choroby i martwicę miazgi. Jednak istnieją też inne czynniki:
- Próchnica – bakterie demineralizują szkliwo i docierają do miazgi, co prowadzi do zakażenia oraz obumarcia.
- Urazy mechaniczne – m.in. gryzienie twardych przedmiotów, takich jak długopisy, czy obgryzanie paznokci; powoduje mikropęknięcia i uszkodzenia okołowierzchołkowe.
- Brak odpowiedniej reakcji na pierwsze objawy – ignorowanie bólu i nadwrażliwości może skutkować dalszym obumieraniem tkanek.
W rezultacie w zębie tworzą się martwe masy tkanek, a taki stan prowadzi do poważnych konsekwencji dla stanu zdrowia jamy ustnej.
Próchnica
Próchnica jest najczęstszą przyczyną martwego zęba. Jej rozwój prowadzi do infekcji miazgi, a w konsekwencji do martwicy miazgi. Nieleczona próchnica dociera głęboko do wnętrza zęba, powodując stan zapalny i obumarcie tkanek. Bakterie rozwijające się w wyniku próchnicy produkują substancje demineralizujące twarde struktury, co skutkuje powstawaniem ubytków. Dlatego regularna higiena jamy ustnej i kontrolne wizyty u dentysty są kluczowe w zapobieganiu tej niebezpiecznej śmierci miazgi. Badania wykazują również cechy pulpopatii nieodwracalnych (oznacza to trwałe i nieodwracalne zmiany w strukturze miazgi), które świadczą o zaawansowanym uszkodzeniu miazgi.
Urazy mechaniczne
Urazy mechaniczne bywają efektem codziennych nawyków: np. obgryzania paznokci, gryzienia twardych przedmiotów, co bywa powodem mikrouszkodzeń powodujących martwicę. Uszkodzenia okołowierzchołkowe utrudniają prawidłowe dostarczanie substancji odżywczych do zęba, w konsekwencji prowadząc do jego obumarcia.
Choroby przyzębia
Zaawansowane zapalenie dziąseł lub choroby przyzębia (np. paradontoza) mogą finalnie powodować obumarcie miazgi. Objawy, takie jak zmiana koloru zęba, obrzęk dziąseł czy dolegliwości bólowe, nierzadko wymagają leczenia endodontycznego lub korony protetycznej, aby uratować ząb.
Diagnostyka martwego zęba
Diagnozowanie zęba czy martwy obejmuje zarówno testy termiczne, jak i badania radiologiczne. Stomatolog zwraca uwagę na:
- Brak reakcji na bodźce,
- Zmiany w badaniach RTG (np. powiększona przestrzeń ozębnej, uszkodzenie kości).
Leczenie endodontyczne jest w wielu przypadkach konieczne. Rozwoju zgorzeli miazgi da się uniknąć, jeśli wykryjemy martwicę wcześnie.
Badania stomatologiczne
Stomatolog wykonuje:
- Testy funkcjonalne – ustalają, czy ząb reaguje na bodźce.
- Zdjęcia rentgenowskie – pozwalają wykryć nieodwracalne zmiany w strukturze i ewentualne ubytki.
- Ocenę urazów mechanicznych – niewielkie mikropęknięcia (np. pęknięcie korony zęba spowodowane uderzeniem) mogą znacząco przyspieszać martwicę.
Regularne wizyty (najlepiej myć zęby 2–3 razy dziennie i co pół roku zgłaszać się na kontrolę) zapobiegają poważniejszym kłopotom.
Zdjęcia rentgenowskie
Zdjęcia RTG są bezcenne przy ocenie martwego zęba. Mogą ujawnić:
- Powiększoną przestrzeń ozębnej – sugerującą obumarcie miazgi,
- Ogniska zapalne przy wierzchołku – dowodzące infekcji,
- Zmiany w kości wokół korzenia – wskazujące na rozległy stan zapalny.
Leczenie martwego zęba
Terapia endodontyczna (potocznie leczenie kanałowe) martwego zęba stanowi element kompleksowego leczenia – podczas oceny dentysta decyduje, czy należy przeprowadzić leczenie kanałowe lub ekstrakcję, zależnie od stopnia uszkodzenia zęba.
- Ekstrakcja – jeśli ząb nie nadaje się do odbudowy,
- Leczenie endodontyczne – usuwa zainfekowaną miazgę i wypełnia kanały i jest kluczowe, gdy ząb jest nieodwracalnie uszkodzony,
- Odbudowa zęba (licówki, takie jak korony czy implanty) – przy dużych ubytkach.
Leczenie kanałowe
Usunięcie martwej miazgi z wnętrza zęba, dokładne oczyszczenie oraz szczelne wypełnienie kanałów to kluczowe etapy leczenia kanałowego, mające na celu zapobieżenie ponownemu zakażeniu bakteriami. Dzięki temu, nawet gdy ząb jest martwy, może on nadal pełnić funkcję podporową w jamie ustnej.
Usunięcie zęba
Jeśli endodoncja nie przynosi efektów, ząb bywa mocno zniszczony lub pacjent zbyt późno reaguje, wówczas konieczna jest ekstrakcja. Zabieg przeprowadza się w znieczuleniu, co minimalizuje dyskomfort. Brak zęba może prowadzić do zaburzeń zgryzu, dlatego warto zastanowić się nad protetyczną rekonstrukcją, takich jak korony czy implanty.
Estetyczne wybielanie
Wybielanie martwego zęba to rozwiązanie dla osób, którym zależy na estetyce uśmiechu. Środek wybielający wprowadza się do środka zęba, aby rozjaśnić przebarwienia. Należy jednak pamiętać, że leczenie endodontyczne jest warunkiem niezbędnym, by efekt był trwały.
Zapobieganie martwieniu zębów
Podstawą profilaktyki jest:
- Mycie zębów co najmniej dwa razy dziennie i nitkowanie,
- Unikanie używek, takich jak papierosy,
- Unikanie urazów mechanicznych (obgryzania paznokci, gryzienia twardych przedmiotów),
- Szybka reakcja na pierwsze oznaki bólu czy nadwrażliwości,
- Regularne wizyty kontrolne (co najmniej raz na pół roku).
Higiena jamy ustnej
Prawidłowa higiena jamy ustnej (m.in. szczotkowanie zębów 2–3 razy dziennie, stosowanie nici dentystycznej i płukanek) zapobiega rozwojowi próchnicy i martwicy miazgi. Pilnowanie tych nawyków zapewnia długotrwałe zdrowie jamy ustnej.
Regularne wizyty u dentysty
Regularne wizyty kontrolne umożliwiają wczesne wykrycie zmian i kompleksowe leczenie zanim problem się nasili. Twój stan uzębienia powinien być sprawdzany co najmniej raz na pół roku, aby brak reakcji na drobne objawy nie doprowadził do martwego zęba.
Potencjalne powikłania martwego zęba
Nieleczony martwy ząb może być źródłem poważnych komplikacji, ponieważ:
- Stan zapalny może szybko się rozprzestrzeniać, prowadząc do infekcji tkanek w obrębie całej jamy ustnej.
- Rozwój martwych mas tkanek może powodować powstawanie ropni i guzów.
- Brak zęba może prowadzić do przemieszczenia się sąsiednich zębów, co zaburza ich prawidłowy stan zdrowia.
- Martwy ząb może powodować problemy z żuciem oraz estetyką, co wymusza konieczność zastosowania odbudowy, np. licówek na martwy ząb lub takich jak korony czy implanty.
Infekcje
Infekcje pojawiające się w martwym zębie potrafią być niebezpieczne. Gdy powstaje zgorzel, stan zapalny rozprzestrzenia się, często obejmując kość i wywołując ogólnoustrojowe powikłania. Terapią endodontyczną można powstrzymać rozprzestrzenianie się bakterii.
Problemy z sąsiednimi zębami
Ząb, który jest martwy, może wpływać negatywnie na stan zdrowia sąsiednich zębów. Brak reakcji na naturalne bodźce oraz obecność urazów mechanicznych sprawiają, że zęby te stają się bardziej podatne na uszkodzenia. W konsekwencji martwe zęby mogą prowadzić do zaburzeń zgryzu i przemieszczenia zębów, co wymaga wdrożenia kompleksowego leczenia.
Kiedy szukać pomocy dentystycznej?
Należy niezwłocznie szukać pomocy dentystycznej, gdy pojawiają się sygnały, że ząb jest martwy lub gdy pacjent zauważa brak reakcji na bodźce cieplne. Objawy takie jak zmiana koloru zęba, nieprzyjemny zapach oraz stan zapalny dziąseł są ostrzeżeniem, że doszło do martwicy miazgi.
Dlatego istotne jest skonsultowanie się z dentystą, gdy pojawią się pierwsze symptomy, aby zapobiec dalszemu pogorszeniu stanu zdrowia jamy ustnej.
Podsumowanie
Martwy ząb, czyli ząb, w którym doszło do obumarcia miazgi zębowej, stanowi poważny problem. Jeśli nie zostanie odpowiednio wyleczony, może prowadzić do licznych komplikacji. Podstawowym sposobem postępowania jest leczenie endodontyczne, powszechnie znane jako leczenie kanałowe, polegające na usunięciu obumarłej miazgi oraz zahamowaniu stanu zapalnego tkanek. W sytuacjach, gdy ząb nie nadaje się do odbudowy, rozważa się jego ekstrakcję, a następnie odbudowę przy użyciu uzupełnień protetycznych, takie jak korony czy implanty.
Regularne wizyty kontrolne oraz przestrzeganie zasad higieny jamy ustnej to klucz do utrzymania zdrowych zębów. Urazy mechaniczne i brak reakcji na bodźce mogą być wczesnymi objawami, że ząb jest martwy – wówczas szybka interwencja staje się niezbędna. Również te martwe zęby są narażone na dodatkowe powikłania, gdyż stan zapalny może szybko się rozprzestrzeniać.
Dzięki nowoczesnym metodom diagnostycznym i kompleksowemu leczeniu można skutecznie zapobiegać rozwojowi poważnych powikłań. Choć martwy ząb traci żywotność, istnieje możliwość przywrócenia mu funkcjonalności, a w niektórych sytuacjach także estetyki – np. poprzez licówki na martwy ząb. Nawet jeśli ząb jest martwy, właściwa interwencja pozwala uniknąć powstawania martwych mas, chroniąc tym samym Twój stan zdrowia.
Zadbaj o zdrowie swojej jamy ustnej – proponujemy innowacyjne rozwiązania, które nie tylko eliminują problem, ale też przywracają estetykę i funkcjonalność Twojego uśmiechu.
Najczęściej Zadawane Pytania
Martwy ząb to ząb, którego miazga uległa obumarciu, najczęściej wskutek próchnicy lub urazu. Jeśli uszkodzenia są niewielkie, może być leczony kanałowo, polegającym na usunięciu martwej miazgi i wypełnieniu kanałów. W przypadku większych uszkodzeń, konieczne może być usunięcie zęba i jego odbudowa, np. implantem.
Martwy ząb traci odpowiednie ukrwienie, co osłabia jego strukturę i może prowadzić do kruszenia, złamań lub nawet wypadnięcia. Wytrzymałość takiego zęba zależy głównie od stopnia uszkodzenia miazgi – u niektórych może on utrzymać się przez kilkanaście lat, u innych kruszyć niemal od razu.
Martwy ząb można uratować dzięki leczeniu kanałowemu, polegającemu na usunięciu martwej miazgi, oczyszczeniu kanałów i ich wypełnieniu. Po takim zabiegu konieczna jest zazwyczaj odbudowa, na przykład za pomocą korony, by przywrócić zębowi wytrzymałość i estetykę.
Oprócz pulsującego bólu, obumierający ząb może objawiać się opuchlizną dziąseł lub okolic zęba, podwyższoną temperaturą ciała oraz nieprzyjemnym zapachem z ust, co często wskazuje na rozwijającą się infekcję.
Tak, martwy ząb może ulec zniszczeniu, szczególnie po leczeniu kanałowym, jeśli nie zostanie odpowiednio zaopatrzony. Zły stan higieny jamy ustnej po zabiegu lub niepoprawne leczenie mogą prowadzić do nawrotu infekcji lub uszkodzeń. Ważne jest, aby dbać o ząb, stosując odpowiednią higienę i regularnie odwiedzać dentystę.
Decyzja zależy od kondycji zęba. Jeśli struktura jest wystarczająco zachowana, a miazga umożliwia leczenie, kanałowe leczenie może uratować ząb. Gdy jednak uszkodzenia są zaawansowane, np. przez głęboką próchnicę lub infekcję, bardziej wskazana jest ekstrakcja.
Bibliografia
- Lentz, M. (2018, 18 września). Identifying and Treating a Dead Tooth. W: Healthline (medically reviewed by Christine Frank, DDS) [dostęp: 16 lutego 2025].
- Seymour, T. (2023, 12 lipca). Everything you need to know about a dead tooth. W: Medical News Today (medically reviewed by Christine Frank, DDS) [dostęp: 16 lutego 2025].
- Hoffman, N. Can A Dead Tooth Be Saved: Causes, Signs, Symptoms & Treatment. W: The Chicago Dental Studio [dostęp: 16 lutego 2025].